Przełom w medycynie rekonstrukcyjnej - naukowcy wyhodowali nowe uszy
Zespół chirurgów plastycznych i inżynierów tkanek w Chinach używając kombinacji autologicznej hodowli komórek oraz druku 3D stworzył nowe uszy dla pięciorga dzieci.
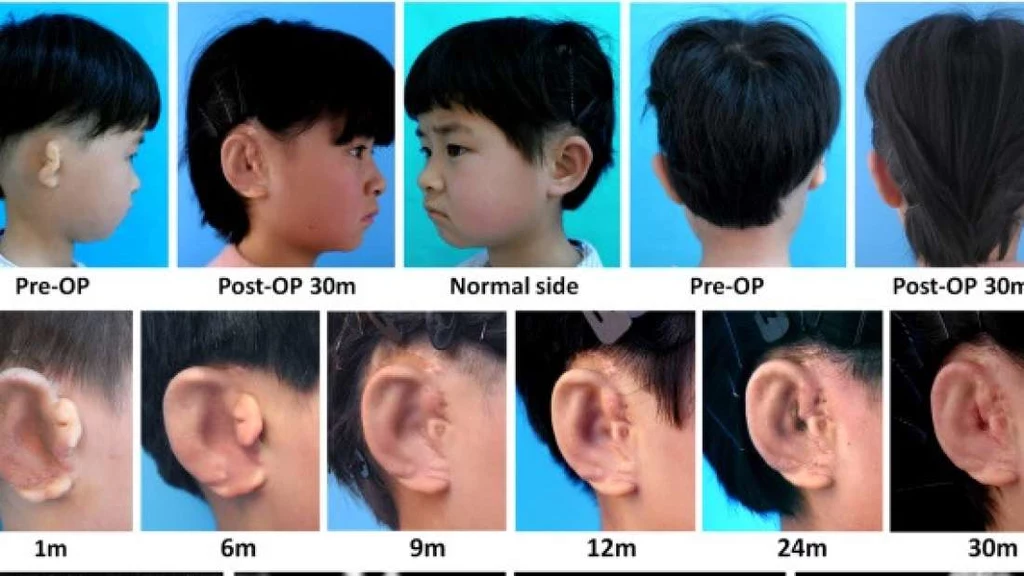
Pierwszym pacjentem była 6-letnia dziewczynka, która ma teraz realistycznie wyglądające ucho i nie odczuwa żadnych poważnych skutków ubocznych. Operację przeprowadzono 2,5 roku temu.Ona i pozostali czterej pacjenci urodzili się z jednostronną mikrotią - wrodzoną wadą, która objawia się niewymiarowym i zniekształconym uchem zewnętrznym. Stosowane powszechnie metody lecznicze mikrotii obejmują pobranie chrząstek z żeber pacjentów i ostrożne uformowanie tkanki w kształt ucha. Niestety, ta metoda finalnie prowadzi do uszkodzenia przeszczepu, a replikacja złożonej struktury ucha 3D jest trudna jedynie przy użyciu rąk chirurga. Po sukcesie "myszy Vacanti" w 1997 r. naukowcy eksperymentowali z wykorzystaniem własnych komórek organizmu w połączeniu ze strukturalnym rusztowaniem do stworzenia funkcjonalnych zamienników ludzkich narządów. Dzięki pionierskiej technice chrząstka w kształcie ucha została wyhodowana in vitro (poza ciałem biorcy), a następnie wszczepiona chirurgicznie. Na początku naukowcy wykonali szczegółowe skany przy pomocy tomografii komputerowej zdrowego ucha każdego z pacjentów. Następnie użyto oprogramowania do tworzenia lustrzanych obrazów i przekształcania kształtu w formę druku 3D. Do odlania formy wykorzystano biodegradowalny materiał poliglikolid (PGA) z domieszką polikaprolaktonu (PCL).
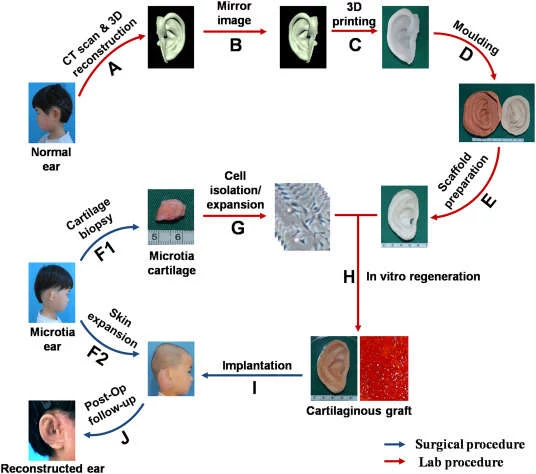
Ze zniekształconej tkanki ucha pacjenta pobrano komórki chondrocytotwórcze, które po namnożeniu wprowadzono do foremek i inkubowano z udziałem czynników wzrostu. Podczas tego 12-tygodniowego procesu, chondrocyty zaczęły tworzyć włókna kolagenu i elastyny w gąbczastej sieci PGA. Wraz z ekspansją komórek, poliglikolid ulegał degradacji. Zanim nowe ucho było gotowe do implantacji, składało się głównie z natywnej tkanki dziecka i niewielkich pozostałości sztucznego materiału. Kiedy konstruktu był już gotowy, chirurdzy plastyczni ostrożnie umieścili go w kieszeni skórnej. Przez kolejne 2,5 roku pacjenci byli monitorowani i poddawani kolejnym korektom plastycznym. Badania przeprowadzone podczas tych zabiegów wykazały, że chondrocyty są zdrowe i nadal wytwarzają chrząstkę porównywalną do naturalnej małżowiny usznej.Poprzednie próby implantacji uszu wyhodowanych w warunkach laboratoryjnych kończyły się niepowodzeniem, ponieważ zastosowana tkanka nie była wystarczająco sztywna, by zachować swój kształt w obliczu codziennych wyzwań. Uszy chińskich dzieci wydają się trzymać dobrze, chociaż długoterminowa integralność (powyżej czwartego roku) pozostaje nieznana. Chociaż technika wymaga dalszego udoskonalania, wczesne wyniki stanowią obiecujący krok naprzód w dziedzinie medycyny rekonstrukcyjnej.









